PANCREAS E IL DIABETE
IL PANCREAS
Il pancreas, piccolo organo linguiforme situato dietro lo
stomaco, ha il compito di elaborare due secrezioni.
Una, il succo pancreatico, è riversata nel canale
intestinale, l'altra nella corrente sanguigna.
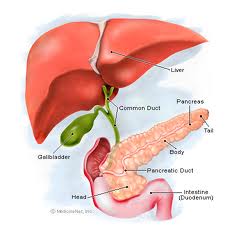
La seconda secrezione è conosciuta col nome di insulina
: il diabete dipende appunto da una insufficiente secrezione di insulina.
Nel processo digestivo normale, gli zuccheri, gli amidi e
alcuni grassi e proteine sono trasformati in glucosio (speciale zucchero che il
corpo brucia come combustibile).
Il glucosio che rimane incombusto è immagazzinato, come
grasso o glicogeno, nel fegato e nei muscoli.
Tuttavia, né il processo di combustione né
l'immagazzinamento possono avvenire senza il concorso di quella seconda
secrezione pancreatica che si chiama insulina.
Togliete l'insulina, per dirla con parole di un medico, e
avrete chiuso il tiraggio della stufa.
Nel pancreas si trovano numerosissimi gruppi di cellule
speciali, detti isole di Langerhans o insulae : sono esse che secernono
appunto l'insulina.
Quando questi gruppi cellulari si mettono a funzionare
male, si comincia ad avere una gran sete e si è disturbati da un'urinazione
frequente ed eccessiva.
Ci si stanca al minimo sforzo.
Può darsi che un taglietto impieghi molto tempo per
rimarginarsi.
E si ha fame di continuo; ma, per quanto si mangi, si
dimagrisce.
L'organismo, per mancanza di insulina, non è più in
condizione di bruciare gli alimenti e perciò preleva, come combustibile, le sue
risorse di grasso.
Se questo andamento continua senza essere frenato, un
brutto giorno il diabetico cade in uno stato di coma, dal quale nulla può
sollevarlo, se non l'insulina e i liquidi.
Se è iniettata, agisce rapidamente riducendo lo zucchero
nel sangue del diabetico.
E' tuttavia efficace per circa 5-6 ore soltanto e dopo
bisogna iniettarne dell'altra.
Uno dei pericoli del trattamento insulinico è lo choc da
insulina, quando il contenuto di zucchero del sangue scende troppo in basso dopo
le secrezioni di insulina.
I malati sono colti da capogiri, da confusione mentale e
talvolta perdono addirittura i sensi.
Ecco perché i diabetici tengono in tasca o nella borsetta
qualche zolletta di zucchero o qualche caramella.
IL DIABETE
Il diabete mellito è uno dei flagelli della nostra società.
Il diabete è l'incapacità dell'organismo a metabolizzare
adeguatamente gli zuccheri e gli amidi.
L'insulina prodotta dal pancreas è necessaria per estrarre
il glucosio dal sangue, senza zuccheri il corpo tende ad indebolirsi ed è
destinato a cedere in coma fino alla morte.
Il diabete è anche l'incapacità di metabolizzare i grassi.
Quando ingeriamo dei grassi tocca all'insulina trasportare gli acidi grassi dal
sangue ai tessuti.
Il diabete quindi può essere visto a tutti gli effetti
come l'incapacità dell'organismo di gestire adeguatamente la sua riserva di
carburante.
Il diabete insorge nel momento in cui si innalza
improvvisamente la glicemia e si riscontra glucosio nell'urina.
Il diabete è noto da millenni, addirittura il medico
indiano Sushruta nel VI secolo a.C. lo definì "malattia dell'urina dolce"
e lasciava il compito di diagnosticarlo alle formiche, che facevano la fila per
bere l'urina dei malati messa dai medici all'aperto.
Il termine diabete mellito è stato coniato dagli antichi
greci per identificare appunto le urine dolci.
Esistono due tipi di diabete : quello molto
comune detto anche senile (gestibile con dieta e ipoglicemizzanti) e
quello grave detto anche giovanile (insulino-dipendente), dovuto a
mancata o insufficiente produzione di insulina da parte del pancreas.
Il
paziente colpito da questo ultimo tipo di diabete necessita di costante supplementazione di insulina.
Il diabete mellito di tipo 1 è a patogenesi
autoimmunitaria ed è caratterizzato dalla distruzione delle cellule B
pancreatiche, (linfociti CD4+ e CD8+ e infiltrazione dei macrofagi nelle isole
pancreatiche), comportando solitamente l'associazione alla insulino deficienza.
Esistono due sottoforme:
- Tipo 1A (Immunomeditato)
- Tipo 1B (idiopatico), senza che l'eziologia sia nota,
colpisce maggiormente giovani africani e asiatici di età inferiore rispetto
all'altra forma
Comprende solo il 5-10% di tutte le forme.
Si pensa che sia dovuto a una combinazione di
fattori genetici e ambientali e che sia fondamentalmente una
malattia autoimmune, in cui i globuli bianchi (linfociti T)
infiltrano le isolette del pancreas (isole di Langerhans) e
distruggono le cellule beta che producono l'insulina.
L'insulina è l'ormone che consente agli
zuccheri del sangue di entrare nelle cellule per alimentarle.
La forma di tipo 1a ha un
eziologia che si costituisce con il passare del
tempo:
-
Predisposizione
genetica, fra i vari geni responsabili
quello localizzato nella regione HLA del
cromosoma 6
-
Stimolo immunologico
Questa fase, nota come
luna di miele, dura per alcuni mesi, dopodiché i
sintomi si presentano nuovamente e permangono
stabilmente dando luogo, definitivamente, allo
stato di diabete.
La spiegazione di questo
fenomeno è da ricercarsi nell'iperproduzione
compensatoria di insulina da parte delle
cellule β.
Il diabete mellito di tipo 2
è a
patogenesi non immunitaria.
È correlato alla presenza di geni in
prossimità del sito HLA sul cromosoma 6. È detto anche non
chetosico.
Ha basi genetiche più salde
della I forma, sebbene la modalità di
trasmissione non sia nota. Questo diversamente
dalla specifica variante.
Nel diabete di tipo 2 il
problema è che si produce troppa
insulina.
Comprende quasi la totalità
dei casi, il 90-95% di tutte le forme.
Il diabete di
tipo 2 ha una eziologia
multifattoriale, in quanto è
causato dal concorso di più
fattori, sia genetici che
ambientali.
Il riscontro
di DM di tipo 2 è molto spesso
casuale nel corso di esami di
laboratorio a cui il paziente si
sottopone per altri motivi,
questo perché la patologia si
instaura molto lentamente e
occorre molto tempo prima che la
sintomatologia possa divenire
clinicamente manifesta; d'altro
canto in molti pazienti sintomi
di iperglicemia e glicosuria non
compaiono mai.
I fattori
causali responsabili
(eziologici) provocano la
malattia attraverso il concorso
di due meccanismi principali
(patogenesi): l'alterazione
della secrezione di insulina e
la ridotta sensibilità dei
tessuti bersaglio (muscolo,
fegato e tessuto adiposo) alla
sua azione (insulino-resistenza).
Difetti
della secrezione di insulina
sono presenti non solo nei
pazienti diabetici di Tipo 2, ma
molto spesso anche nei gemelli
sani e nei familiari di primo
grado; in questi ultimi è stata
rilevata frequentemente anche
resistenza all'insulina.
Si pensa
pertanto che il diabete Tipo 2
sia preceduto da una fase
prediabetica, in cui la
resistenza dei tessuti
periferici all'azione
dell'insulina sia compensata da
un aumento della secrezione
pancreatica di insulinica (iperinsulinemia).
Soltanto
quando si aggravano sia i
difetti di secrezione insulinica
sia l'insulino-resitenza (in
seguito all'invecchiamento, alla
obesità, all'inattività fisica o
alla gravidanza), si renderebbe
manifesta prima l'iperglicemia
post-prandiale e poi
l'iperglicemia a digiuno.
L'obesità viscerale (o centrale)
riveste un ruolo di primo piano
nello sviluppo della resistenza
all'insulina.
Il tessuto
adiposo è, infatti, in grado di
produrre una serie di sostanze (leptina,
TFN-α, acidi grassi liberi,
resistina, adiponectina), che
concorrono allo sviluppo della
insulino-resistenza. Inoltre
nell'obesità, il tessuto adiposo
è sede di uno stato di
infiammazione cronica a bassa
intensità, che rappresenta una
fonte di mediatori chimici, che
aggravano la resistenza
all'insulina.
Di
conseguenza, i markers di
infiammazione, come
interleuchina 6 e proteina
C-reattiva, sono spesso elevati
in questo tipo di diabete.
Esiste un'altra condizione patologica
detta diabete insipido.
Tali malattie sono accomunate dal solo
fatto di presentare abbondanti quantità di urine, non
presentando infatti cause, né altri sintomi, comuni.
Un gruppo di microbiologi sardi ha scoperto che dietro
il diabete di tipo 1 c'è un batterio trasmetto con il latte.
Partendo dalla malattia di Johne che colpisce bovini e
ovini (malattia simile alla malattia di Crohn), una infiammazione cronica
dell'intestino, hanno studiato il batterio responsabile, denominato MAP o
Mycobacterium avium paratubercolosis, parente dei micobatteri della lebbra e
della Tbc.
Si è scoperto che il Map è responsabile della stragrande
maggioranza dei casi di Crohn e di sindrome dell'intestino irritabile, inoltre
gli antibiotici giusti assunti per un anno possono guarire queste malattie.
Inoltre si è visto che il Map è associato a una
consistente fetta di casi di diabete di tipo 1. Sta emergendo che a seconda
della predisposizione genetica dei pazienti, una persona incontrando il Map
sviluppa il diabete, un'altra l'intestino irritabile e un'altra ancora il Crohn.
Nei diabetici in cui non c'è il Map, i responsabili sono
probabilmente altri patogeni intestinali.
La predisposizione è condizione necessaria ma non
sufficiente., se non c'è predisposizione non succede nulla.
Ma come arriva il Map nell'intestino dei bambini per
esempio?
Molto probabilmente con il latte! Durante l'ottavo International colloquium on Paratubercolosis di Copenhagen, Ivo Pavlik, dell'Istituto di
ricerche veterinarie ceco di Brno, segnalò di aver trovato il batterio nel latte
in polvere in commercio in Europa.
Spesso ambedue i tipi di diabete significano per
le industrie farmaceutiche enormi profitti.
Il secondo tipo di diabete, il quale necessita di
apporto costante di insulina è una malattia importante : senza insulina
l'organismo umano non può funzionare.
Un tempo di questo tipo di diabete di
moriva. Il diabete più grave è quindi quello detto anche giovanile (il secondo
tipo).
Tempo fa Banting e Best scoprirono l'insulina, un
estratto di pancreas in grado di "curare" il diabete.
L'insulina non cura il diabete ma permette al
diabetico di sopravvivere.
Il diabetico spesso sviluppa malattie
cardiovascolari, alterazioni dei vasi, retinopatie.
Spesso il secondo tipo di diabete è purtroppo
ereditario.
E' quindi importante la prevenzione e la cura
precoce.
Sarebbe molto utile invertire il processo
autoimmunitario che porta alla distruzione delle cellule beta del pancreas.
Al primo accenno di autoaggressione del sistema
immunitario bisognerebbe in qualche modo invertire la rotta, agendo prima che le
cellule beta del pancreas vengano distrutte.
Purtroppo in genere non si riesce ad agire
tempestivamente perché la rilevazione del diabete di tipo grave è tardiva e il
processo degenerativo è molto veloce.
Una terapia potrebbe essere il trapianto, però
esiste il grave problema rigetto. Speriamo in un futuro della ricerca positivo !
Tra le persone affette da diabete, la percentuale
di uomini con impotenza sale fino all'80% e
colpisce anche soggetti di età inferiore ai 30 anni.
Fattori di rischio
L'esistenza di una predisposizione
genetica è suggerita dal fatto che, nel caso di gemelli, il
diabete Tipo 2 è presente in entrambi in una elevatissima
percentuale, molto superiore rispetto a quanto accade per il
diabete di Tipo 1.
Probabilmente intervengono difetti a carico
di più geni (malattia poligenica) coinvolti nella produzione di
insulina e nel metabolismo del glucosio; il tipo di deficit
varierebbe da un paziente all'altro, dal momento che fino ad
oggi non è stato possibile identificare anomalie genetiche
comuni a tutti i pazienti di Tipo 2.
Tra i fattori di rischio si riscontrano:
- Obesità (BMI maggiore o uguale a 25
kg/m2 per il DM2)
- Inattività fisica.
- Ipertensione (maggiore o uguale a 140
mmHg)
- Colesterolo HDL (minore o uguale a 35
mg/dl)
- Trigliceridi (maggiori o uguali a 250
mg/dl)
Anche l'età favorisce la comparsa del
diabete, poiché essa si accompagna ad una riduzione fisiologica
della sensibilità dei tessuti periferici all'insulina.
| Differenze |
DIABETE MELLITO DI TIPO 1 |
DIABETE MELLITO DI TIPO 2 |
| Età iniziale |
minore di 30
anni |
Sopra la
terza decade |
| Obesità |
Non si
presenta alcuna associazione |
Costituisce
fattore di rischio |
| Livelli plasmatici di insulina
endogena |
Irrilevanti |
Varia a
seconda dell'insulina (resistenza - difetto di
secrezione), può essere elevata |
| Rapporto con antigeni HLA-D |
SI |
NO |
| Rilevazione di anticorpi
anti-insulae |
SI |
NO |
| In terapia efficacia dei farmaci
ipoglicemizzanti orali |
L'iperglicemia non diminuisce |
Inizialmente
si hanno effetti sull'iperglicemia |
| Rapporto con gemelli |
elevato (50%
dei casi) |
quasi totale
(90% dei casi) |
Quale misura di prevenzione per il Diabete di Tipo 2?
Anzitutto attività fisica e una dieta ricca di legumi e
verdura.
Il diabete di tipo 2 colpisce prevalentemente in età
adulta ed è responsabile di circa il 90% dei casi di diabete.
Ma può essere prevenuto e anche curato cambiando stile di
vita.
In un individuo sano i carboidrati vengono scomposti in
uno zucchero chiamato glucosio : questo zucchero trasportato dal sangue arriva
al pancreas.
Qui, sulle cosiddette cellule beta, ci sono dei recettori,
chiamati Gt1 che lo catturano : alcuni enzimi lo spezzettano cosicché le cellule
beta "sentono" la sua presenza e in base alla sua concentrazione iniziano a
produrre insulina.
Questa, attraverso il sangue, giunge alle cellule dei
muscoli e del fegato, facendo loro assorbire il glucosio che è il loro
carburante.
Nei diabetici questo meccanismo funziona male : o
la secrezione di insulina è scarsa, oppure le cellule del muscolo e del fegato
sono diventate insensibili all'insulina e quindi non assorbono più glucosio.
Il diabete è una malattia "da civiltà" : la sua
incidenza aumenta dove si mangia di più.
Nelle americhe ancora oggi i poveri mangiano tortillas e
fagioli, in Nord Africa nera miglio e arachidi, in Oriente riso e soia, nel
Mediterraneo riso e lenticchie oppure pasta e fagioli.
La dieta che previene il diabete si basa su almeno 5
porzioni di verdura e 3 di frutta ogni giorno.
Il consumo di dolci deve
invece essere molto raro.
E poi fagioli, piselli, lenticchie, noci, pasta,
riso poco cotto e pane a basso indice glicemico (di semi di lino, di segale) e
cereali da colazione (fiocchi d'avena).
I cibi a basso indice glicemico rilasciano lentamente gli
zuccheri dall'intestino al sangue e non sovraccaricano le cellule beta.
L'80% dei diabetici è in sovrappeso.
Come è risaputo
il diabete mellito è una
patologia del pancreas dovuta a carenza insulinica che provoca una modificazione
permanente del metabolismo dei carboidrati, dei grassi e delle proteine,
caratterizzata da un aumento della concentrazione del glucosio nel sangue oltre
un certo tasso a stomaco vuoto e da un rischio sensibilmente aumentato di
aterosclerosi, patologie renali e complicazioni a carico del sistema nervoso
centrale e periferico. I suoi principali sintomi sono la riduzione di ponderale,
l’aumento dell’emissione di urina, un’alterata sensazione della fame e della
sete. Le cause che possono agevolare il manifestarsi del diabete possono essere
molteplici: familiarità e origini genetiche; eccessivo apporto alimentare di
carboidrati, lesioni primitive e secondarie del pancreas, intossicazioni o
assimilazione eccessiva di sostanze diabetogene, danni dovuti agli effetti
nocivi della terapia praticata, esiti di pancreatiti, infezioni virali a carico
del pancreas, origine di anticorpi anti cellule pancreatiche, anomalie dei
recettori insulinici ecc.
Quando il pancreas ha
problemi, mette in circolazione insufficienti quantità di insulina determinando
una alterazione del metabolismo dei carboidrati. In altre circostanze invece, è
l’organismo che è incapace di impiegare l’insulina.
E’ diabetico un soggetto
nel quale si riscontrano valori di glicemia superiore a 120 mg % (6,6 mmoli / l)
a digiuno e tassi di glicemia superiori a 180 mg % (10 mmoli / l) alla seconda
ora successiva a somministrazione orale di una quantità determinata di 75 g di
glucosio.
Si distinguono
fondamentalmente due modelli di diabete mellito:
DIABETE INSULINODIPENDENTE
di
tipo I
o dell’età giovanile che si
manifesta con evidenti segni clinici di poliuria, desiderio di bere,
dimagramento, glicosuria e presenza di anticorpi anti-insulina. Compare il più
delle volte in soggetti giovani ed è associato con la totale o quasi distruzione
delle cellule beta del pancreas che divengono incapaci di generare insulina,
forse a causa di un’affezione virale o perché il sistema immunitario del
paziente aggredisce le cellule produttrici di insulina. E’ la forma di diabete
più grave, che si manifesta prematuramente colpendo di solito i bambini.
DIABETE GRASSO
di
tipo II
o diabete florido dell’età
matura; è conosciuto anche come diabete senile o diabete insulinoindipendente.
Si manifesta abitualmente nell’età matura ed è sovente evidenziato casualmente
nel corso di esami sistematici del metabolismo dei carboidrati. E’
caratterizzato da intolleranza agli idrati di carbonio e compare in soggetti in
sovrappeso. In
questi
pazienti è quasi sempre presente una carenza di insulina, la cui secrezione è
sempre rallentata rispetto a quella di un soggetto normale. Il pancreas, in
altri casi, può fornire una normale quantità di insulina ma per particolari
motivi l’organismo non riesce ad avvalersene correttamente per metabolizzare i
carboidrati. In ambedue i tipi di diabete, gran parte dello zucchero che si
trova nell’organismo si accumula nel sangue ed oltre una certa soglia viene
espulso con le urine. E’ facile mettere in evidenza la condizione prediabetica o
diabetica regolando l’insulina plasmatica. Questo tipo di diabete non evolve
rapidamente verso la chetoacidosi ma è in ogni modo esposto alle complicazioni
microangiopatiche esattamente come il diabete insulino-dipendente. Se l’aumento
della glicemia è modesto, i sintomi della patologia non si mostrano
esplicitamente e sono in grado rilevarlo anche dopo anni, causando nei vari
distretti dell’organismo danni a carico dei piccoli e grossi vasi arteriosi.
Queste lesioni microcircolatorie procurano uno stato di malattia contraddistinto
da sofferenza ischemica dei più importanti organi come il cuore, il cervello, i
reni, i nervi, gli occhi, che sono interessati con conseguenti difetti della
funzione renale, cardiaca, visiva, circolatoria e nervosa.
Per scongiurare il diabete a volte può essere sufficiente
camminare a passo spedito 5 ore la settimana.
Altri Integratori alimentari utili possono essere
Glucolo e
Proguard Diabetic.
Bibliografia
-
William E. Winter; Maria Rita Signorino, Diabetes
Mellitus: Pathophysiology, Etiologies, Complications,
Management, and Laboratory Evaluation : Special Topics in
Diagnostic Testing, Amer. Assoc. for Clinical Chemistry,
2002. ISBN9781890883621
-
Carlo M. Rotella; Edoardo Mannucci, Barbara Cresci, Il
diabete mellito. Criteri diagnostici e terapia: un
aggiornamento, SEE Editrice Firenze, 1999.
-
G. Restori, Il diabete mellito. Fisiopatologia, clinica e
terapia., Piccin, 1991.
-
D. Andreani; G. Menzinger, G. Menzinger, Trattato di
diagnostica funzionale endocrinologica, Piccin, 1984.
-
Jameson J. Larry, Harrison: Endocrinologia clinica,
Casarile (Milano), McGraw-Hill, 2007.
-
Giovanni Faglia; Paolo Beck-Peccoz, Malattie del sistema
endocrino e del metabolismo 4° edizione, Milano,
McGraw-Hill, 2006.
-
Research Laboratories Merck, The Merck Manual quinta
edizione, Milano, Springer-Verlag, 2008.

